กองโรคติดต่อทั่วไป

ไข้ปวดข้อยุงลาย หรือ ชิคุนกุนยา (Chikungunya) (ICD-10 A92.0)
กลุ่มโรคติดต่อระหว่างประเทศ กองโรคติดต่อทั่วไป กรมควบคุมโรค
3 ธันวาคม 2563
เชื้อก่อโรคและแหล่งรังโรค
โรคไข้ปวดข้อยุงลาย หรือ โรคชิคุนกุนยา เกิดจากเชื้อ Chikungunya virus ซึ่งเป็น Ribonuleic acid (RNA) virus อยู่ใน Genus Alphavirus, Family Togaviridae ชื่อโรคชิคุนกุนยา มาจากภาษา Kimakonde ซึ่งเป็นภาษาท้องถิ่นในทางใต้ของประเทศแทนซาเนีย ที่เป็นต้นกำเนิดของโรคนี้ หมายถึง เจ็บจนบิดงอตัว (to become contorted) ภาษาไทย เรียกโรคนี้ว่า ไข้ปวดข้อยุงลาย ซึ่งบอกถึงอาการของโรค รวมไปถึงพาหะนำโรค โดยโรคนี้มียุงลาย (Aedes spp.) ทั้งยุงลายบ้านและยุงลายสวน เป็นพาหะนำโรคมายังคน และนอกจากโรคชิคุนกุนยาแล้ว ยุงลายยังสามารถนำโรคไข้เลือดออก และโรคซิก้าได้อีกด้วย
รังโรค คือ ไพรเมต (สัตว์จำพวกลีเมอร์, ลิง และลิงไม่มีหาง ซึ่งรวมถึงมนุษย์ด้วย) ยุงลายจะรับเชื้อโดยการกัดไพรเมตที่มีเชื้อในช่วง 2 – 3 วันแรกหลังจากมีอาการ การระบาดของโรคมักเกิดในฤดู ฝน เพราะมีน้ำขังตามที่ต่าง ๆ ซึ่งยุงลายมักจะชอบวางไข่ตามแหล่งน้ำขังต่างๆ เช่น แจกัน ที่รองกระถางต้นไม้ ยางรถยนต์ เป็นต้น ดังนั้น จึงควรระวังอย่าให้เกิดน้ำขัง เพื่อลดแหล่งเพาะพันธุ์ และป้องกันการเกิดโรคต่างๆที่มากับยุงลาย อย่างไรก็ดี พบการระบาดของโรคชิคุนกุนยา ได้ในฤดูร้อน จากการที่มีน้ำขัง ทำให้มียุงลายเป็นจำนวนมาก การระบาดครั้งใหญ่ของโรคชิคุนกุนย่า พบในปี 2547 ที่เขตมหาสมุทรอินเดีย และมีการแพร่ระบาดของโรคไปในทวีปยุโรปที่มีอากาศร้อน และอบอุ่น นอกจากนี้ยังพบการระบาดเป็นจุด (Foci) ที่ซีกโลกตะวันออก
ลักษณะและอาการของโรค
เชื้อไวรัสชินคุนกุนยาจะส่งผ่านมาทางยุงลาย เริ่มจากการที่ยุงไปกัดคนที่มีเชื้อไวรัสชินคุนกุนยา แล้วเชื้อฟักตัวในยุง หลังจากนั้นเมื่อยุงไปกัดคนปกติ ทำให้คนๆนั้นติดเชื้อชินคุนกุนยาได้ โดยระยะเวลาตั้งแต่ถูกยุงที่มีเชื้อกัด จนกระทั่งแสดงอาการของโรค (Incubation period) ประมาณ 3-7 วัน (สามารถเกิดได้ในช่วง 1-12 วัน) นอกจากนี้พบการติดเชื้อชิคุนกุนยาในทารกในครรภ์ และพบการติดเชื้ออย่างรุนแรงในทารกแต่กำเนิด (Severe Congenital Infection) และเจ้าหน้าที่สาธารณสุขอาจติดเชื้อได้จากเลือดที่มีเชื้อ ยังไม่มีการรายงานการแพร่กระจายของโรคผ่านทางสารคัดหลั่งของระบบทางเดินหายใจ
อาการของโรคชิคุนกุนยา ไข้สูงฉับพลัน ปวดศีรษะ ปวดเมื่อยตามตัว คลื่นไส้ อาเจียน อ่อนเพลีย ผื่นแดงตามตัวแต่ไม่คัน ลักษณะเป็นผื่นแดงไม่นูนมาก (maculopapular rash) มักหายไปภายใน 7 ถึง 10 วัน และมีอาการปวดข้อตามหลังอาการผื่น ภายใน 1 - 10 วัน อาการปวดข้อมีตั้งแต่อาการน้อย จนปวดอย่างรุนแรงหลายข้อ ซึ่งเป็นลักษณะเด่นของโรคนี้ โดยอาจจะมีอาการปวด บวม แดง อักเสบ ของข้อที่มีขนาดเล็ก ทั้งบริเวณข้อนิ้วมือ ข้อมือ ข้อนิ้วเท้า ข้อเท้า เข่า ข้อต่อของแขนและขา และมักจะเป็นทั้งสองข้างเหมือนๆ กัน ร้อยละ 10 ถึง 50 ของผู้ป่วยโรคชิคุนกุนยา มีอาการเรื้อรัง ได้แก่ ปวดข้อ ข้ออักเสบ ปวดกล้ามเนื้อ และอ่อนเพลีย การวินิจฉัยแยกโรค ต้องแยกจาก ไข้เลือดออก หัด ส่วนในเด็ก ต้องแยกจาก Fifth disease (Neonatal Infectiosum)
การวินิจฉัยอาศัยจากประวัติ การตรวจร่างกาย และการส่งตรวจทางห้องปฏิบัติการ ในวันแรกๆที่ติดเชื้อ อาการอาจยังไม่ชัดเจน ผลการตรวจความสมบูรณ์ของเม็ดเลือดอาจมีค่าที่ปกติ หรือมีเม็ดเลือดขาวและเกล็ดเลือดต่ำเล็กน้อยได้ ผลการตรวจพื้นฐานอาจจะแยกไม่ได้จากการติดเชื้อไวรัสตัวอื่นๆ การยืนยันการวินิจฉัยอาจจะต้องส่งตรวจหาพันธุกรรม (Polymerase Chain Reaction : PCR) หรือเพาะเชื้อจากเลือด ในช่วง 2 – 3 วันแรกที่มีอาการ หรือ ตรวจหาภูมิคุ้มกัน (Antibody) ต่อเชื้อไวรัสชิคุนกุนยา ที่ใช้ช่วยในการวินิจฉัยอย่างแพร่หลาย โดยภูมิคุ้มกันชนิด IgM จะตรวจพบได้ประมาณหนึ่งสัปดาห์หลังจากมีอาการ และคงอยู่ได้หลายสัปดาห์ และหลายเดือน ซึ่งสามารถส่งตรวจได้ในรพ.ใหญ่ๆ อย่างไรก็ตาม อาการต่างๆ จะค่อยๆบรรเทาลงภายใน 7-10 วัน แต่อาการปวดข้อจะยังสามารถอยู่ได้นานหลายสัปดาห์จนถึงหลายเดือน นอกจากนี้ในผู้ที่เป็นโรคข้ออักเสบอยู่เดิม เช่น รูมาตอยด์ อาจจะทำให้อาการกำเริบขึ้นมาได้
การป้องกันการแพร่กระจายเชื้อทำได้โดยให้ผู้ป่วยระวังอย่าให้ยุงกัด โดยเฉพาะ 2 – 3 วันแรกหลังจากมีอาการ และนอนในมุ้ง ไม่มียาที่ใช้สำหรับรักษาผู้ป่วยโรคชิคุนกุนยาอย่างจำเพาะ การรักษาเป็นแบบประคับประคองตามอาการ เช่น หากมีไข้ ให้เช็ดตัวลดไข้ และสามารถทานยาลดไข้ได้หากมีไข้สูง ในช่วงแรก ควรหลีกเลี่ยงยาแก้ปวด และลดการอักเสบ ที่ออกฤทธิ์ระคายเคืองต่อกระเพาะอาหาร (กลุ่ม NSAIDs) เช่น ไอบูโพรเฟน (Ibuprofen) ไดโคลฟีแนค (Diclofenac) เนื่องจากในช่วงแรก อาจจะยังแยกจากโรคไข้เลือดออกไม่ได้ แต่ถ้าหากการวินิจฉัยแน่ชัดแล้ว สามารถทานยากลุ่ม NSAIDs ตามอาการได้ เพราะสามารถลดอาการปวดได้ดี แต่ก็มีข้อควรระวังคือ หากทานยากลุ่มนี้บ่อยๆ อาจทำให้เกิดเลือดออกในทางเดินอาหาร และการทำงานของไตลดลงได้ จึงควรทานยาเมื่อมีอาการปวดมากเท่านั้น
กลุ่มนักท่องเที่ยวเสี่ยงและประเทศที่มีโอกาสพบเจอโรค
โรคชิคุนกุนยาสามารถพบเจอได้ในหลายทวีป เช่น ในทวีปอเมริกา แอฟริกา เอเชีย โดยเฉพาะเอเชียตะวันออกเฉียงใต้ รวมถึงโอเชียเนีย และหมู่เกาะในทะเลแปซิฟิก ซึ่งประเทศไทยเองก็มีการระบาดของโรค
ชิคุนกุนยาบ้างเป็นครั้งคราว โดยเฉพาะอย่างยิ่งในช่วงฤดูฝน ซึ่งทำให้เกิดแหล่งน้ำขังและเป็นแหล่งเพาะพันธุ์ของลูกน้ำยุงลายข้อมูลจากกองโรคติดต่อนำโดยแมลง กรมควบคุมโรค วันที่ 26 พฤษภาคม 2563 พบผู้ป่วยโรคชิคุนกุนยา สะสมในปี 2563 จำนวน 1,362 ราย ยังไม่มีรายงานผู้เสียชีวิต คิดเป็นอัตราผู้ป่วยโรคชิคุนกุนยา 2.05 รายต่อแสนประชากร โดยพบจำนวนผู้ป่วยมากที่สุดที่ภาคกลาง รองลงมาคือ ภาคใต้ ภาคเหนือ และภาคตะวันออกเฉียงเหนือ ตามลำดับ โดยจังหวัดที่พบผู้ป่วยสามอันดับแรกตามลำดับ ดังนี้ จันทบุรี ระยอง และ
สุราษฎร์ธานี ส่วนใหญ่ผู้ที่ติดเชื้อชิคุนกุนยาเป็นผู้ที่มีอายุระหว่าง 25-34 ปี คิดเป็นอัตราป่วย 2.75 รายต่อแสนประชากรในช่วงอายุนั้นๆ ส่วนใหญ่ประกอบอาชีพรับจ้าง รองลงมาคือ นักเรียน เกษตรกร และทำงานบ้าน ตามลำดับ
กลุ่มเสี่ยงต่อโรค คือ นักเดินทางที่เดินทางเข้าไปในพื้นที่ที่มีโรคนี้เป็นโรคประจำถิ่น ในช่วงที่มีปัจจัยสิ่งแวดล้อมที่เอื้อต่อการเติบโตของยุงลาย เช่นในฤดูฝน หรือการมีกิจกรรมที่เสี่ยงต่อการถูกยุงลายกัด ในพื้นที่ที่มีโรคนี้เป็นโรคประจำถิ่น ผู้ใหญ่มักมีภูมิคุ้มกัน เพราะติดเชื้อตั้งแต่เด็ก ซึ่งอาจมีอาการน้อยหรือไม่มีอาการ นักเดินทางที่เป็นเด็ก และคนสูงอายุ หรือนักเดินทางที่มีโรคประจำตัวเรื้อรัง เสี่ยงต่อการที่จะมีอาการรุนแรง อย่างไรก็ดี เมื่อคนป่วยเป็นโรคแล้วจะมีภูมิคุ้มกันต่อโรคตลอดชีวิต
วิธีการดูแลป้องกันตนเอง
เนื่องจากประเทศไทยเองมีโอกาสพบเจอโรคชิคุนกุนยาได้บ่อย นักท่องเที่ยวควรเรียนรู้วิธีการป้องกันและดูแลตนเอง แม้กระทั่งในช่วงที่ไม่ได้เดินทางก็ตาม การป้องกันโรคที่ดีที่สุดคือ การป้องกันการถูกยุงกัด โดยเลือกสวมเสื้อผ้าแขนขายาว สวมเสื้อผ้าสีอ่อน นอนในมุ้งกันยุงและแมลง และฉีดยาป้องกันยุงที่มีส่วนผสมของ DEET (N,N-Diethyl-meta-toluamide) ความเข้มข้น 20-50% หรือ Picaridin ความเข้มข้น 5-20% โดยทาให้ทั่วบริเวณผิวหนังที่โผล่พ้นเสื้อผ้าออกมา ทุกๆ 4 ชั่วโมง หรือตามฉลากที่เขียนข้างขวด หากมีอาการผิดปกติ เช่น มีไข้สูง ปวดเมื่อยตามตัว ปวดข้อ โดยที่ไม่สามารถหาสาเหตุอื่นได้ ควรไปพบแพทย์ เพื่อรับการตรวจวินิจฉัยเพิ่มเติม
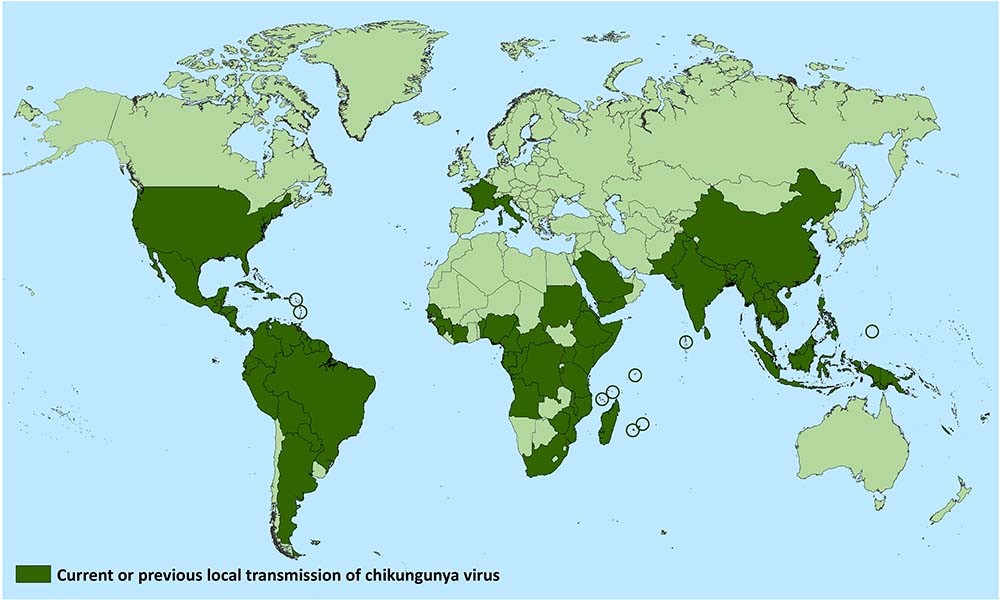
แผนที่แสดงประเทศที่มีความเสี่ยงของโรคชิคุนกุนยา (CDC, 2019)
เอกสารอ้างอิง
Centers for Disease Control and Prevention, Chikungunya Virus. [Internet]. 2019. [cited 31 May 2020]. Available from: https://www.cdc.gov/chikungunya/index.html
World health organization, Chikungunya. [Internet]. 2017. [cited 31 May 2020]. Available from: https://www.who.int/news-room/fact-sheets/detail/chikungunya
Ministry of Public Health (Vector Borne Diseases Division), Dengue infection. [Internet].
2020. [cited 31 May 2020]. Available from: https://drive.google.com/file/d/
1GiVDIz_q3QqJnnaTUAS7QeURje4f8vGh/view
American Public Health Association. Chikungunya. In Heymann DL ed. Control of Communicable Diseases Manual (20th edition). Washington: United Book Press, Inc; 2015. p. 26, 33- 35, 145, 202, 390.